Den medicin vi tar för given – antibiotikan som har gjort många tidigare dödliga sjukdomar till antingen ett mindre besvär eller ett minne blott – blir mindre effektiv. Det är ett stort problem – a ”tickande bomb” som borde rankas vid sidan av terrorism som hot mot nationen, enligt professor Dame Sally Davies, regeringens chefsläkare.
”Om vi inte vidtar åtgärder kan vi alla vara tillbaka i en nästan 1800-talsmiljö där infektioner dödar oss som ett resultat av rutinoperationer. Vi kommer inte att kunna göra många av våra cancerbehandlingar eller organtransplantationer.”
Vad är antibiotikaresistens, och finns det något vi kan göra för att slå tillbaka? Här är allt du behöver veta.
Vad är antibiotikaresistens?
År 1928 identifierade Alexander Fleming penicillin rent av en slump. Mirakelantibiotikumet fortsatte med att utrota många av världens största mördare, inklusive tuberkulos.
Problemet är att precis som större djur utvecklas över tiden och antar egenskaper som hjälper dem att överleva i naturen, blir bakterier bekanta med de antibiotikavapen som kastas mot dem. Som ett resultat fortsätter infektioner som en gång lätt behandlades med en dos antibiotika att justera sitt försvar, vilket gör dem svårare att stoppa.
Varför är antibiotikaresistens ett problem?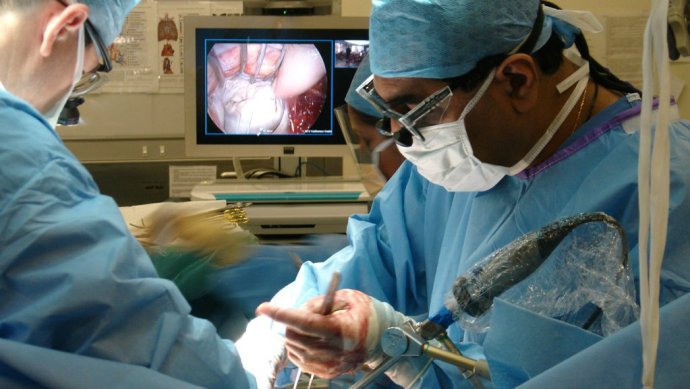
Enkelt uttryckt, för varje gång en bakterie blir resistent mot en antibiotikastam, är vi ett steg närmare att få slut på idéer om hur vi kan stoppa dem.
Antibiotika har utvecklats sedan 1930-talet, men varje enskild klass av antibiotika som används idag upptäcktes för mer än 29 år sedan. När bakteriell immunitet kommer ikapp alla dessa, kan sjukdomar som en gång är lätta att behandla, återgå till att bli en dödsdom igen.
Vilken typ av sjukdomar? Väl, The Guardian valde ut sex tillbaka 2014: Tuberulosis, Gonorré, Tyfus, Syphillis, Difteri och Klebsiella. Det sista kanske inte är omedelbart bekant, men det är utan tvekan den viktigaste, med tanke på att det är bakterierna som orsakar lunginflammation, blodförgiftning och hjärnhinneinflammation.
Varför kommer det inte nya antibiotika?
Om man undviker det uppenbara svaret här – att det verkligen är svårt att utveckla antibiotika – finns det en annan fråga som spelar in: kostnaden för forskning och utveckling, i förhållande till läkemedlens oundvikligen korta hållbarhetstid, gör att läkemedelsföretagen har svårt att motivera pengarna det handlar om.
Vilken typ av kostnader pratar vi om? Under 2013, Forbes uppskattade kostnaden för att utveckla ett nytt läkemedel till cirka 5 miljarder dollar. Eftersom varje antibiotika vi har utvecklat hittills så småningom har träffat sin match, är det kanske inte förvånande att läkemedelsföretagen fruktar att de inte kommer att tjäna tillbaka sina pengar på ett läkemedel som kan hålla mindre än fem år innan bakterierna anpassar sig.
Kommer det inga nya antibiotika?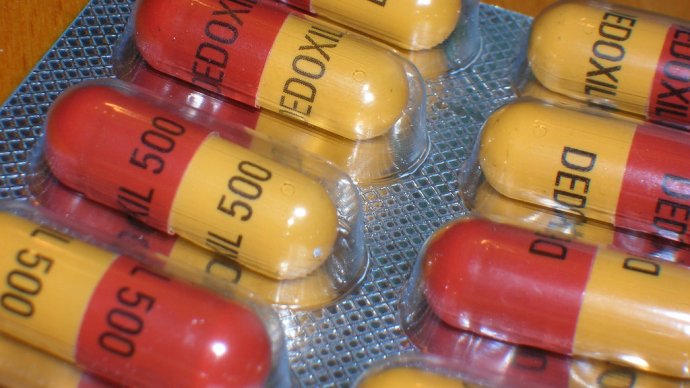
Faktiskt, från och med 2015, finns det en ny i horisonten: teixobactin. Det kan vara tillgängligt 2020, och forskare är ganska optimistiska om dess chanser. För det första, i mössmodeller har teixobactin visat sig effektivt mot några av våra tuffaste bakterieinfektioner, inklusive MRSA och TB, som båda hade utvecklat immunitet mot vår befintliga arsenal av antibiotika. På grund av dess många attackmetoder, Forskare tror att teixobactin också kan undvika resistens i 30 år.
För det andra kan sättet på vilket det upptäcktes leda till en revolution inom antibiotikaforskningen. På grund av de ständiga mikroskopiska striderna som pågår runt omkring oss, misstänkte forskare alltid att det fanns potentiellt alla typer av potenta nya antibiotika som väntade på att upptäckas i jorden, men 99% av dessa kunde inte replikeras i laboratoriet. Forskare från Northeastern University upptäckte en metod för att odla mikrober i jorden och sedan isolera antibiotikaföreningarna med hjälp av ett elektroniskt chip.
”Förutom den omedelbara implementeringen, tror jag också att det finns ett paradigmskifte i våra sinnen eftersom vi har arbetat utifrån att resistensutveckling är oundviklig och att vi måste fokusera på att introducera läkemedel snabbare än resistens,” professor Kim Lewis, direktör. från Antimicrobial Discovery Centre, berättade Telegrafen.
”Teixobactin visar hur vi kan anta en alternativ strategi och utveckla föreningar som bakterier inte är resistenta mot.”
Är det vårt fel att antibiotika slutar fungera?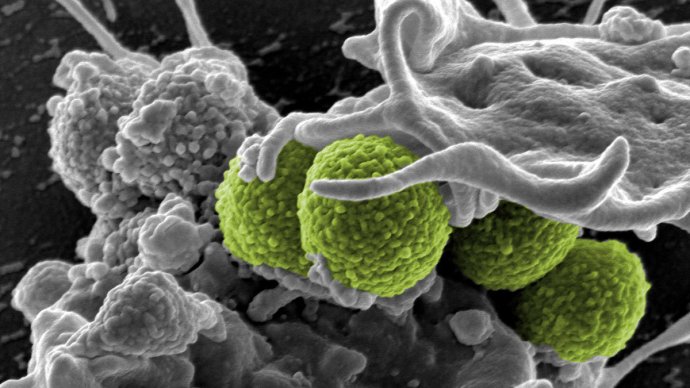
Inte helt, men vi hjälper inte till. Det finns två huvudorsaker till detta: en som faller för våra fötter som läkares patienter, och den andra som är lantbrukets ansvar.
Överanvändning av antibiotika har historiskt sett varit ett verkligt problem. Ju mer bakterien exponeras för antibiotikan, desto större chans är det att utveckla resistens mot det. Milda infektioner som försvinner av sig själva borde inte behandlas med antibiotika, men vissa läkare hade känt en press att skriva ut antibiotika som ett säkert sätt att få sina patienter att må bättre.
Sedan finns det patientproblem: om du går på en antibiotikakur och mår bättre kan du glömma – eller besluta dig för att inte – avsluta din dos, på samma sätt som du slutar ta huvudvärkstabletter när huvudvärken försvinner. Problemet här är att om infektionen inte hade utplånats helt, så skulle underbehandlade bakterier kunna utveckla resistens.
När det gäller jordbruk har antibiotika ofta getts till kor, grisar och fjäderfä för att kompensera för sjukdomar som utvecklats genom dåliga förhållanden och trångboddhet. Oexakta doser av antibiotika och tveksam applicering är den perfekta grogrunden för resistenta bakterier, som sedan kan passera uppåt genom näringskedjan eller via direktkontakt.
LÄS NÄSTA: Vad är stamceller?
Bilder: Rob Brewer, Angela sover, NIAID, och AndyG används under Creative Commons